Полноценная жизнь человека продолжается до тех пор, пока в порядке его кровеносная система. Что это за чудо природы, как оно устроено, и как нам его сохранить до глубокой старости. Именно об этом, пойдет речь на этой странице.
Введение. Что такое кровь.
Ткани органов нашего тела должны постоянно получать питание, дышать и освобождаться от ядовитых веществ, образующихся в результате жизнедеятельности клеток. Подавляющую часть этой работы – доставлять клеткам пищу и уносить из них отбросы, выполняет кровь.
Кровь – это жидкая, подвижная, соединительная ткань внутренней среды организма, которая состоит из жидкой части (плазмы) и взвешенных в ней клеток (лейкоцитов, эритроцитов и тромбоцитов) Кровь циркулирует по замкнутой системе сосудов, под действием силы, ритмически сокращающегося, сердца. Подобно тому, как вода течет по сети водопроводных труб, так и кровь циркулирует в специальных сосудах, которые являются кровеносной системой человека.
О цвете крови человека.
Основную часть крови составляет плазма – жидкость желтоватого цвета. В плазме находятся эритроциты. Сами эритроциты имеют жёлто-зелёный цвет и лишь в совокупности образуют красный цвет, в связи с наличием в них гемоглобина. Привычный цвет крови – красный. Но красный разных оттенков: от бледно- до темно-красного.
Что такое кровеносная система?
По кровеносной системе кровь “перегоняется” усиленной работой сердца, которое является центральным органом системы.
Кровеносная система человека состоит из центрального органа – сердца и находящихся в соединении с ним замкнутых трубок различного диаметра – кровеносных сосудов.
Кровеносная система человека – это Большой круг сосудов и Малый круг сосудов, соединяющих сердце со всеми органами человеческого тела.
Органы кровеносной системы человека.
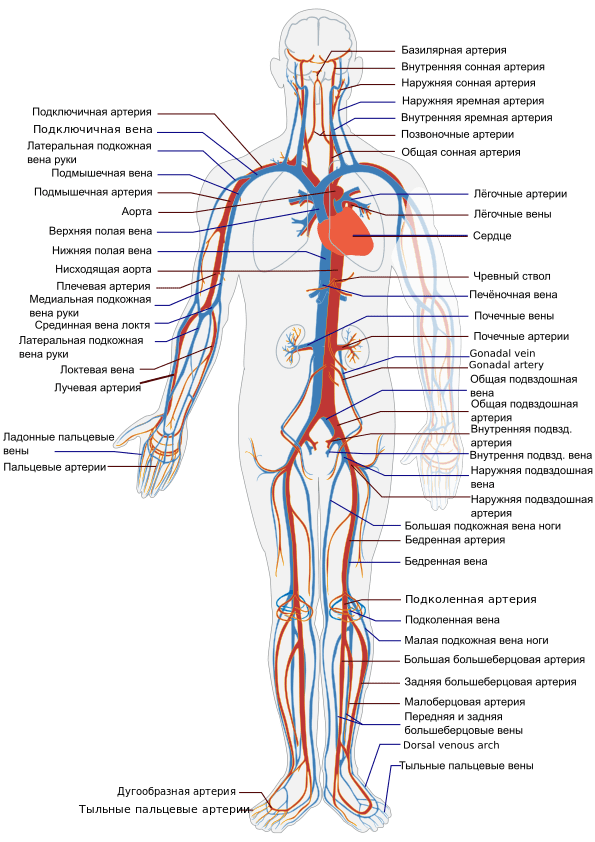
Описание кровеносной системы человека начнем с основного органа, перекачивающего кровь по кровеносной системе – это сердце.
Сердце.
Сердце человека (лат. греч. cardia) – это мышечный орган (насос), который обеспечивает движение крови в системе кровообращения.
Сердце человека в 1 минуту способно перекачать 5 – 30 литров крови. За 70 лет сердце человека перекачивает 175 млн. литров крови. Масса сердца человека составляет, в среднем, 330 граммов у мужчин и 250 грамм у женщин. По форме сердце напоминает конус обтекаемой формы, с широким основанием, размером с кулак.
Сосуды кровеносной системы.
Сосуды кровеносной системы – это общее название путей, по которым кровь распределяется от сердца и лёгких, ко всем органам человеческого тела и возвращается назад к сердцу и лёгким. Сосуды подразделяются на артерии, вены, и более мелкие сосудики, вплоть до капилляров. Рассмотрим более детально устройство кровеносной системы человека.
Артерии, вены, их строение и работа.
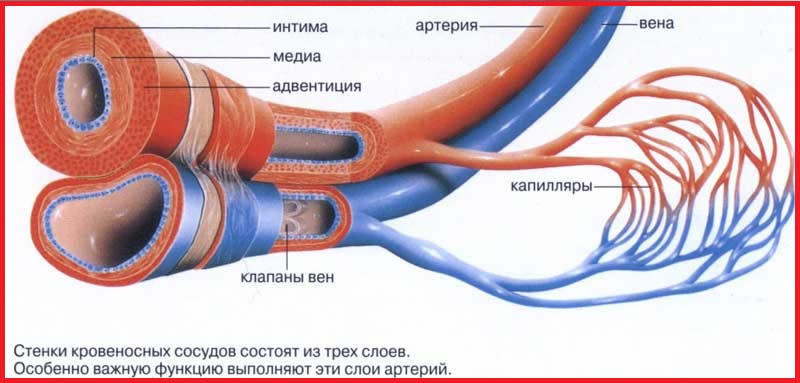
Поясним некоторые термины, приведенные на рисунке выше:
Интима – внутренний слой сосуда.
Медиа – средняя оболочка сосуда.
Адвентиция – внешняя оболочка сосуда.
Сосуды кровеносной системы человека, несущие кровь от сердца, называются артериями, начальный отрезок артериальной системы называется аортой.
Аорта – это самый крупный сосуд во всем организме, его диаметр 25-30 миллиметров. Отходит аорта от левого желудочка сердца, а от аорты начинают ответвляться многочисленные артерии. Чем дальше от сердца, тем сосуд становится уже. В толще органов сосуды переходят в тончайшие сосудики (артериолы) и далее, в густую сеть мельчайших, волосных сосудов – капилляров. Сосуды, возвращающие кровь к сердцу, называются венами. Поступив в правое предсердие, а затем в правый желудочек сердца, венозная кровь перегоняется из него в легкие. В легких, венозная кровь отдает углекислоту и насыщается кислородом, возвращаясь обратно в сердце, в его левое предсердие. А затем, спустившись в левый желудочек, выталкиваясь силой его сокращения в аорту, начинает новый кругооборот по организму.
Стенка артерий состоит из трех слоев. Внутренний слой (интима), образован из эластической ткани и выстлан изнутри специальными клетками. Эластическая ткань позволяет сосудам растягиваться, выдерживать напор крови, а эндотелий (однослойный пласт плоских клеток), делает их внутреннюю поверхность гладкой, поэтому кровь течет свободно, не подвергаясь трению. Трение внутри сосуда способствует свертыванию крови.
Артерии и вены, питая различные органы и ткани, сами нуждаются в пищевых продуктах и кислороде. Для так называемого “самопитания,” стенки артерий и вен имеют свои сосуды, получившие образное название “сосуды сосудов”. Проникая сквозь стенки крупных артерий и вен, эти сосудики обеспечивают жизнедеятельность кровеносной системы. Кроме того, в стенках артерий и вен заложены нервные окончания, связанные с центральной нервной системой, которая осуществляет нервную регуляцию кровообращения. Благодаря этому, в каждый орган притекает столько крови, сколько ему необходимо в данный момент, для выполнения той или иной работы. Так, например, мышца во время нагрузки, получает питание в несколько раз больше, чем мышца, находящаяся в данный момент в покое. В большинстве органов артерии, распределяясь на более мелкие сосуды, тут же соединяются между собой и образуют своеобразные сети. Такое устройство обеспечивает кровоснабжение органа даже в тех случаях, если какая-либо часть сосудов, в результате болезни или ранения, выключается из деятельности.
Сосуд, соединяющий два других сосуда, называется соустьем или анастомозом. В некоторых органах соустий нет и сосуды непосредственно переходят в капилляры. Такие артерии, не имеющие анастомозов, называются концевыми артериями. При их повреждении часть органа, в которой они оканчивались, перестает получать кровь и омертвляется, образуется инфаркт (от латинского слова инфарцире, что значит набивать, нафаршировывать). В тех случаях, когда в артериях, имеющих анастомозы, возникает какое-либо препятствие на пути тока крови, кровь устремляется по боковым, окольным сосудам, называемыми коллатералями. А в месте повреждения, начинают образовываться новые сосуды – анастомозы, соединяющие отрезки выключенных артерий или вен. В результате, с течением времени, нарушенный кровоток восстанавливается. Благодаря этой способности организма, заново воссоздавать кровообращение в отдельных участках тела, происходит заживление всевозможных нарушений.
Капиллярная сеть.
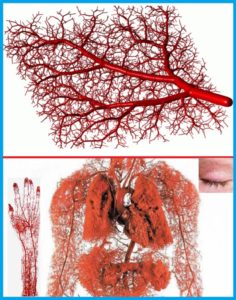
Капиллярная сеть – это система тончайших кровеносных сосудов (капилляров), пронизывающая весь организм человека, по которым свежая кровь доходит до каждой точки человеческого организма, а “отработанная” возвращается для последующей очистки. Капилляры так малы, что видны только под микроскопом. Через их тончайшие стенки, состоящие лишь из одного слоя клеток и происходит “круговорот” крови. Благодаря густой сети волосных сосудов и происходят процессы питания клеток нашего организма.
Скорость циркуляции крови в организме не одинакова. И разнится, в зависимости от толщины сосудов, чуть ли не в 1000 раз. В наиболее крупных сосудах (артериях), кровь циркулирует со скоростью до 500 мм/сек, в крупных венах – до 150 мм/сек, а в капиллярах – менее 1 мм/сек.
Благодаря малой скорости течения крови в капиллярах, кровь успевает отдавать кислород и питательные вещества тканям и принять продукты их жизнедеятельности. Замедление тока крови в капиллярах объясняется тем, что их количество огромно (около 40 млрд.) и, несмотря на микроскопические размеры, их суммарный просвет в 800 раз больше просвета аорты. Соединяясь между собой, капилляры постепенно переходят в небольшие сосуды (венулы), из которых образуются более крупные сосуды кровеносной системы человека – вены. По ним кровь, наполненная отработанными продуктами обмена веществ, оттекает от тканей и устремляется по направлению к сердцу.
Движение крови по кровеносным сосудам.
Весь путь крови подразделяется на два частных отдела: Большой и Малый круги кровообращения.
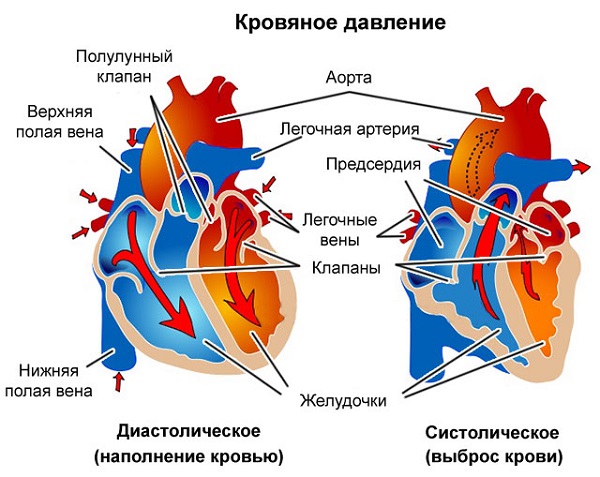
Схема работы кровеносной системы показана на рисунке ниже:
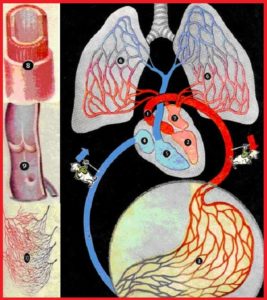
Большой круг – это путь от сердца к органам тела и обратно. Иначе его называют телесным. Большой круг начинается аортой (1), выходящей из левого желудочка сердца (2). Алая кровь, пройдя через капилляры органов (на схеме показана капиллярная сеть желудка (3)), становится темной и по венам возвращается в правое предсердие сердца (4).
Малый круг – это путь, который кровь проходит через легкие. Поэтому его называют легочным. Малый круг начинается от правого желудочка сердца (5) и проходит только через легкие (6). В лёгких кровь отдает углекислоту и, насытившись кислородом, течет к левому предсердию (7). Слева показано строение стенок артерии (8), вены (9), а также изображена капиллярная сеть (10).
Большой (телесный) круг обеспечивает питание и дыхание тканей, а Малый (легочный) круг позволяет освобождаться от углекислоты и снабжает кровь кислородом. Постоянство такого движения крови, в первую очередь, обусловлено четырехкамерным строением сердца и деятельностью клапанов, расположенных между предсердиями и желудочками.
Болезни сосудов кровеносной системы у людей преклонного возраста.
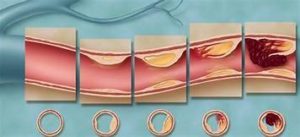
С годами, в сердечно-сосудистой системе пожилых людей происходят необратимые процессы, затрагивающие и сердце, и сосуды, и нервные волокна, по которым проходят сигналы к органам. Мышечные волокна заменяются фиброзной тканью, что уменьшает силу мышц, отрицательно влияет на эластичность стенок сосудов. Мелкие капилляры, обеспечивающие доставку кислорода в самые дальние уголки тела, частично отмирают или слипаются, что приводит к ухудшению питания тканей. Крупные сосуды могут сужаться из-за отложения на внутренних стенках липидов, образующих холестериновые атеросклеротические бляшки.
На рисунке показаны сечения крупного сосуда – от здорового, до поражённого склерозом. Видно, как сужается просвет сосуда. Когда проход в сосуде сужается за счет склеротического изменения, ткани и органы перестают получать необходимое им количество питательных веществ и кислорода.
Гипертония (гипертензия) и гипотония (гипотензия)
Главный индикатор гипертонии и гипотонии – это величина кровяного давления.
Прибор для измерения кровяного давления называется тонометром. При измерении давления тонометром, первая цифра указывает на верхнее (систолическое) давление крови, вторая цифра – нижнее, (диастолическое). Это показатель величины давления крови, в момент расслабления сердца.
Нормальное давление – 120/80. Давление значительно выше приводит к болезни, которая называется гипертония. Давление ниже, чем 90/60 – является пониженным. Если на протяжении нескольких дней давление крови показывает отметку на 20 единиц меньше нормы, это уже отклонение от нормы. Такое давление свидетельствует о заболевании гипотонией.
Гипертоническая болезнь.
Гипертония – это заболевание, основным симптомом которого является повышенное артериальное давление (АД).
Причины гипертонии.
С возрастом, при утрате крупными сосудами эластичности и при увеличении периферического сопротивления мелких сосудов, (уменьшается количество действующих капилляров на единицу площади), повышается артериальное давление. Но развитию гипертонии препятствует обстоятельство, что с уменьшением тонуса мышечной стенки крупных сосудов, расширяется просвет венозного русла. Это ведет к снижению минутного объема сердца (минутный объем – это количество крови, выбрасываемое сердцем за одну минуту) и к активному перераспределению периферического кровообращения.
Коронарное кровообращение (коронарное кровообращение – это ход крови по сердечным сосудам, гарантирующий доставку питательных микроэлементов к тканевым клеткам, но и выводящий из них продукты метаболизма). Сердечное кровообращение почти не страдает от уменьшения минутного объема сердца, а почечное и печеночное кровообращение сильно уменьшаются.
Почечное кровообращение.
Через каждую почку человека, в течение 1 мин, проходит около 750 мл крови, что в 2,5 раза превышает массу органа и в 20 раз превосходит кровоснабжение других органов. За сутки, через почки проходит около 1000 л крови. Следовательно, при таком объеме кровоснабжения, ВСЁ количество имеющейся в теле человека крови, проходит через почки, в течение 5-10 мин.
Печеночное кровообращение.
Кровоснабжение печени распределено в таком процентном соотношении: 75% крови проходит через воротную вену – это крупный сосудистый ствол, который собирает кровь из желудка, селезёнки, кишечника, после чего транспортирует её в печень, а 25% крови проходит через артерию.
Причин развития гипертонии много. Наиболее существенные в преклонном возрасте:
– Стресс или нервно-эмоциональное перенапряжение.
Стресс является одной из наиболее частых причин обострения гипертонии. Для здоровья человека очень опасны невыраженные и подавленные негативные эмоции. Особенно, вреден стресс, в сочетании с курением и злоупотреблением алкоголя.
– Гиподинамия (ограничение двигательной активности).
– Резкое изменение метеоусловий. Примерно 30 % населения является метеозависимыми, то есть болезненно реагирующими на смену погодных условий.
– Злоупотребление алкогольными напитками.
Высокая доза алкоголя и вызванное этим дальнейшее похмелье, негативно влияют на уровень артериального давления. В преклонном возрасте, злоупотребление алкоголем может стать причиной гипертонии и других сердечно-сосудистых болезней.
– Интенсивное курение. Никотин, содержащийся в табаке провоцирует повышение артериального давления. Интенсивное курение не только опасно для самого курильщика, но и вредит окружающим его людям. Доказано, что 60 минут, проведенные в прокуренном помещении, равны четырем выкуренным сигаретам.
– Чрезмерный прием соли.
Слишком соленая пища также провоцирует незапланированный подъем АД и является еще одной причиной гипертонии. Для выведения лишнего натрия, входящего в состав поваренной соли из организма, почкам требуется некоторое время. До того момента, пока это не произойдет, избыток соли будет удерживать воду, что вызывает отеки и увеличение объема циркулирующей крови у больных, страдающих гипертонией.
– Нехватка калия в организме.
Недостаток калия в организме, проявляется не только повышением артериального давления, но быстрой утомляемостью, низкой трудоспособностью, постоянной сонливостью, судорогами икр ног, тремором рук, мышечной слабостью и болями, замедлением пульса, учащенным мочеиспусканием и т. д.
Низкий уровень калия опасен для сердечно-сосудистой системы. Чем меньше калия получает человек с пищевыми продуктами, тем выше риск гипертонии. Установлено, что конкретный ген под названием WNK1, ответственен за влияние калия на давление, но его активность ещё предстоит тщательно изучать.
– Лишний вес, ожирение. Сочетание ожирения и повышенного артериального давления практически неизбежно. Лишний вес приводит к нарушению углеводного, липидного обменов, а также повышению вероятности тромботических осложнений.
Симптомы гипертонии.
Главный симптом гипертонии – это повышенное, относительно нормального для данного человека, артериальное давление.
А с повышением артериального давления связаны неприятные ощущения, такие как: головные боли, шум в ушах, головокружение, учащенное биение сердца, пульсация в голове, покраснение лица, озноб, потливость, внутреннее напряжение, тревога, раздражительность, мушки перед глазами, снижение работоспособности, оттек конечностей, онемение пальцев, оттек глаз и лица, нарушение зрения (туман, пелена); боли в области сердца: тошнота, рвота, одышка.
Лечение гипертонии.
Если уж гипертония имеется, то требуется вмешательство специалиста – врача. Врач может рекомендовать немедикаментозные методы, медикаментозные методы лечения, так же традиционные методы народной медицины.
а) Немедикаментозные методы:
Некоторые пациенты, страдающие легкой степенью гипертонии в период ее становления, могут не принимать специальные препараты, действие которых направлено на снижение повышенного артериального давления. Главным методом лечения высокого давления для них, является изменение образа жизни, что включает: снижение массы тела до нормы, отказ от курения, снижение потребления алкогольных напитков (менее 20 г чистого алкоголя в сутки для женщин, и менее 30 г/сутки – для мужчин), умеренные физические нагрузки (регулярные прогулки на свежем воздухе), уменьшение потребления соленой пищи, увеличение в рационе питания растительной пищи богатой кальцием, магнием и калием.
б) Лекарственные (медикоментозные) методы.
Лекарственная терапия назначается, если нелекарственные методы не оказали эффекта.
Только врач, при очном визите пациента, определяет окончательный выбор препарата и схему его приема!
в) Традиционные методы народной медицины.
За свою многовековую историю человечество разработало, на “собственном опыте” много народных рецептов борьбы с гипертонией. Эти методы основаны на использовании продуктов питания, трав, благотоворно влияющих на кровеносную систему, в том числе и пораженную гипертонией. Перечислим лишь наиболее эффективные, с нашей точки зрения, продукты и травы:
– репчатый лук, мёд, перегородки грецкого ореха, чеснок, валериана, свекла, сухие цветки боярышника, корки и семена арбуза.
Из этих целебных продуктов и трав изготавливаются настойки, отвары, порошки.
Профилактика гипертонии.
Гипертонию можно избежать. Нужно только соблюдать определённые профилактические меры ВСЮ свою жизнь и это совсем не трудно. Вот самые эффективные профилактические меры.
1. Нормализация режима дня. Продолжительность сна должна составлять не меньше 7-8 часов в сутки. Желательно вставать и ложиться спать ежедневно, в одно и то же время.
2. Правильное питание. Рацион питания должен быть полноценным, включать рыбу, нежирные сорта мяса, крупы, фрукты и овощи. Рекомендуется уменьшить потребление соли. Также, необходимо прислушиваться к рекомендациям врачей относительно алкоголя.
3. Подвижный образ жизни. В случае гиподинамии, уровень физической нагрузки необходимо увеличивать, но при этом, он не должен быть чрезмерным. При гипертонической болезни рекомендуются регулярные занятия, укрепляющие нервную систему и сердечную мышцу: ходьба и плавание, лёгкий бег, занятия на велотренажере, йога, лечебное дыхание, улучшающие питание почечной ткани. Почки, во многом несут ответственность за возникновение гипертонии.
4. Регулярные психологические разгрузки. Стресс является одним из основных факторов, провоцирующих повышение артериального давления, поэтому больным гипертонией рекомендуется освоить методы психологической разгрузки: медитацию, самовнушение, аутотренинг.
Если так сложилось по жизни, что у вас присутствуют вредные привычки, то никогда не поздно от них отказаться: от курения (полностью), алкоголя – в больших дозах, общения с телевизором и диваном – в течение долгого времени, а лучше навсегда.
Гипотония (гипотензия).

Возраст человека – это важная предпосылка для заболевания гипотонией. Но, далеко не каждый пожилой человек, жалуется на ненормально пониженное артериальное давление.
Причины гипотонии.
Гипотонию можно избежать, если исключить из повседневной жизни главные причины, приводящие к заболевания. Рассмотрим эти причины:
а) Постоянные стрессы, происходящие на фоне сильного эмоционального перенапряжения и нервного истощения, приводят к нарушениям в работе нервной системы. Нарушения в работе нервной системы являются самой распространенной причиной гипотонии.
б) Заболевания сердца, сосудов и желудочно-кишечного тракта. Перечисленные заболевания часто приводят к нарушению давления.
в) Гипотония может возникнуть при различных доброкачественных и злокачественных новообразованиях в организме человека.
г) Обезвоживание, большие кровопотери. Указанные факторы могут влиять на уровень артериального давления. У женщин обильные кровотечения могут возникать при менструациях.
д) Недостаток необходимых витаминов и минералов, которые поддерживают нормальный тонус сосудов.
е) Медикаментозная гипотония может возникнуть в результате приема некоторых препаратов.
ж) Недостаток физической активности. Вероятность развития гипотензии повышается при сниженном уровне подвижности.
е) Физиологическая гипотония может возникать в зависимости от физиологических особенностей человека, обычно склонность к пониженному артериальному давлению передается по наследству.
Симптомы гипотонии.
Основным признаком пониженного артериального давления является измеренное тонометром артериальное давление, ниже чем 90/60. Но и не измеряя давление с помощью тонометра, можно понять, грозит ли гипотония организму.
– Головная боль часто сопровождает гипотонию. Головная боль при гипотонии может носить различный характер: ноющий, пульсирующий, распирающий, резкий.
– Головокружение часто свидетельствует о наличии гипотонии. Гипотония, сопровождающаяся сильными головокружениями, получила специальное название – ортостатическая артериальная гипотензия. Проявляется головокружением, только при смене положения тела в вертикальное, после сна: головокружение сильное, может привести к падению человека и вхождению в обморочное состояние, на непродолжительное время.
– Хроническая усталость. Люди с пониженным артериальным давлением просыпаются уже уставшими и ослабленными.
– Другие признаки гипотонии: повышенная потливость, бледность кожных покровов, плохое настроение и апатия, равнодушие, немотивированная раздражительность.
Лечение гипотонии и профилактика.
Медицина ещё не знает как лечить резкие приступы гипотонии. Однако, если диагноз – гипотония, то можно многое сделать для того, чтобы ослабить их симптомы, избавившись от головных болей и обмороков.
Лечение гипотонии, особенно медикаментозное должно проводиться под наблюдением врача.
Препараты повышают тонус сосудов, за счет чего растет артериальное давление: кофеин и таурин в таблетках, цитрамон и его аналоги. Перечислим то, что хорошо способствует борьбе с гипотонией:
– Лечебная физкультура и активный образ жизни;
– правильное питание;
– полноценный отдых;
– закаливание;
– использование народных средств.
Советы.
1. Пейте больше воды. В день надо выпивать не менее восьми стаканов воды, а если Вы долго были под жарким солнцем – еще больше.
2. Употребляйте больше соли. Кровь автоматически разбавляется до определенной концентрации в ней натрия; поэтому, употребляя пищевую соль, мы тем самым увеличиваем объем жидкости в сосудах, а значит, и ее давление на стенки.
3. Следите за осанкой. Давление повышается, если принять определенную позу. Сидеть полезно в низком кресле, чтобы колени были подняты выше бедер. Это облегчит отток крови от ног к сердцу.
4. Старайтесь чаще шевелиться и поднимать ноги, делать физические упражнения. Если приходится долго стоять на месте, слегка шевелите ногами. Это обеспечит отток венозной крови от них к сердцу и не позволит упасть давлению. Полезно также СТОЯТЬ, скрестив ноги, главное, чтобы напрягались мышцы. Сила тяжести заставляет кровь скапливаться в нижней части тела, поэтому в животе, а тем более в голове, артериальное давление, как правило, ниже, чем в пятках. Если просто немного приподнять ногу, поставив ее на перекладину стула, отток из нее крови может повысить давление на целых 10 единиц. При гипотонии, упражнения часто вызывают головокружения, так как, физическая нагрузка (кроме плавания) понижает давление. Именно поэтому существуют комплексы упражнений при гипотонии, которые можно выполнять лежа.
6. Не стойте долго под душем. Ограничьте пребывание под душем 5 минутами и делайте воду попрохладнее. Долгое пребывание в тепле, грозит падением давления.
7. Употребляйте меньше углеводов. Богатая углеводами пища может снизить давление. Она быстро переваривается и всасывается, поэтому кишечник резко оттягивает на себя кровь, в частности от головы. Посидите подольше после еды, а потом вставайте со стула медленно – возможно сильное головокружение.
Варикозное расширение вен (варикоз).
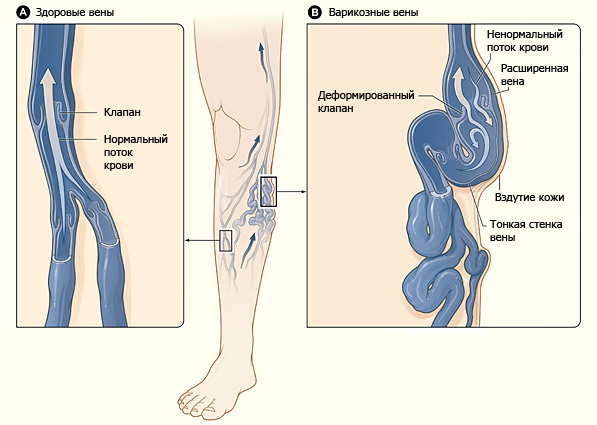
Варикозным расширением вен (варикозом) на ногах, называют хроническое сосудистое заболевание, в результате которого развиваются деформации (удлинение, расширение) сосудов и недостаточность внутрисосудистых клапанов.
Сверху вниз, от сердца к ногам, кровь двигается благодаря гравитации, то есть силе тяжести крови. Но, дойдя до ног, кровь должна развернуться, чтобы по венам отправиться в обратный путь – наверх к сердцу. А это уже против силы всемирного тяготения. Для преодоления этой силы и поднятия крови вверх, в венах предусмотрены клапаны, которые пропускают кровь только в одном направлении – вверх, к сердцу.
Вот, как это работает внутри каждого человека: сердце (это мощный мотор) толкает кровь по сосудам снизу – вверх. Приподнявшись до определённого уровня (высота подъёма зависит от времени сердечного сокращения), кровь фиксируется специальным клапаном на достигнутом уровне, в “ожидании” следующего сердечного сокращения. Двигать кровь вверх к сердцу помогают мышцы ног.
При регулярном сокращении и расслаблении мышц ног, кровеносные сосуды подвергаются сдавливанию и расслаблению, что помогает сердцу проталкивать кровь вверх, от клапана к клапану. Так происходит в здоровом организме, без варикозного расширения вен ног. Даже самая слабая венозная стенка может не растянуться, если для того не будет причин.
Причины и симптомы варикоза.
Основная причина варикозного расширения вен – утончение стенок вен, соответственно, раздутие вен.
Одна из важных причин, ослабленная венозная стенка, обусловленная наследственными причинами, то есть, ген, заложенный в генную систему человека от его рождения, не обеспечивает прочную стенку сосуда. С этим бороться невозможно, с этим нужно жить и иметь в виду, что этот ген, рано или поздно, может проявить себя.
Кроме наследственных факторов, начало и скорость развития заболевания варикозом, зависят от неблагоприятных факторов, к которым относятся:
– неподвижный образ жизни, необходимость сидеть по 6–8 часов в день (за компьютером, в машине и т. д.);
– повышенные физические нагрузки (необходимость поднимать и таскать тяжести);
– ношение высоких каблуков;
– невнимание к физическому состоянию собственного тела.
Симптомы варикозного расширения: извитые, темно-синего или багрового цвета вены на ногах, неравномерная коричневатая пигментация кожи в области голеней и лодыжек, интенсивные боли в ногах, эпизодическое возникновение судорог, в мышцах нижних конечностей, утолщенные вены, язвенные дефекты на коже ног или в области суставов.
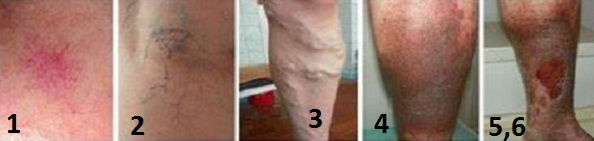
Существует 6 стадий варикоза.
Если не лечить расширенные вены, не ухаживать за ногами и не заниматься профилактикой, а также регулярно подвергать ноги, описанным выше, неблагоприятным воздействиям, то можно быстро пройти через все 6 стадий и оказаться в больнице, между жизнью, смертью и спасительным скальпелем хирурга. Этим шести стадиям болезни предшествует “сигнальная” стадия, предупреждающая о возможном заболевании. На этой стадии возникают отеки ног, тяжесть или боль в ногах, ночные судороги, но ни на глаз, ни по результатам исследований,никакого расширения вен не обнаруживается.
Стадия 1 (Сосудистые звёздочки) – на ногах заметны сосудистые “звездочки” или сосудистая сетка.
Стадия 2 (Ретикулярный варикоз, от лат. reticulum сеточка). Со второй стадии начинается, что называется, “настоящий” варикоз. Заметны увеличенные вены или голубоватые узелки, которые могут увеличиваться, после долгого сидения за компьютером или прогулки на каблуках.
Стадия 3 (Варикозное расширение магистральных вен) – все описанные для стадий 1 и 2 симптомы, дополняются регулярным отеком, который особенно заметен к концу дня. С утра он может исчезать, но к вечеру вновь возобновляется.
Стадия 4 (Хроническая венозная недостаточность) – начинаются трофические (то есть связанные с недостатком питания кожи кровью) изменения в конечностях: кожа может приобрести ненормальный цвет: от темно-коричневого до черного, развивается кожное воспаление – от маленьких покраснений, до обширных мокнущих поражений. Все эти болезненные изменения на коже, могут привести к образованию трофической язвы.
Стадия 5 (Трофическая язва) – все описанные в стадиях 1, 2, 3 и 4 проявления, дополняются заживляющейся трофической язвой.
Стадия 6 (Трофическая язва) – активно действующая, незаживающая трофическая язва.
Что делать, если у Вас обнаружена 1-я стадия варикоза?
На первой стадии, развитие болезни можно очень сильно замедлить или даже полностью остановить, если будете выполнять общие рекомендации:
– Больше двигайтесь. Не давайте крови застаиваться в ваших венах и растягивать сосудистую стенку;
– Не сидите, закинув ногу на ногу. Это затрудняет кровоток по венам ваших ног;
– Пейте больше жидкости. Это позволит сделать кровь более жидкой и облегчит её транспортировку по сосудистому руслу;
– Не носите узкую обувь и одежду. Свободная и удобная обувь, и одежда, поможет вашему сердцу беспрепятственно качать кровь по венам;
– Забудьте об обуви на каблуках. Учеными доказано, каблук выше 2 см, является причиной развития варикозного расширения вен;
– Соблюдайте диету. Откажитесь от жирной и пищи в пользу овощей и фруктов богатых клетчаткой. Это поможет вам вывести из организма токсины и улучшить кровоток;
– Откажитесь от вредных привычек. Курение и алкоголь пагубно воздействуют на состояние ваших вен, которые и так травмируются варикозом;
– Сбросьте лишний вес. Чем больше ваш вес, тем большую нагрузку испытывают вены ваших ног;
– Используйте компрессионное белье. Специальное медицинское белье поможет укрепить вены и замедлить течение болезни;
– Применяйте специализированные медицинские средства от варикоза (только по назначению врача). Эти препараты, при ежедневном использовании, укрепят ваши вены, избавят от проявлений болезни.
Как быть, если варикоз 2-й и выше стадии?
Вторая стадия болезни имеет характерную особенность – чаще всего, симптомы варикоза донимают человека в жаркое время года. Он становится более чувствительным к болевым ощущениям и тяжести в нижних конечностях. Именно поэтому, пик обострения варикоза приходится на летний период.
Cуществует множество способов лечения каждой стадии варикозной болезни. Не нуждается в терапии только начальная стадия болезни, (на ней вполне можно обойтись профилактикой и ношением компрессионного белья).
Если варикоз “зашёл” далеко, то необходимо обратиться к врачу специалисту, который назначит лечение. Среди всех методов борьбы с варикозом выделяют несколько основных:
а) Склерозирование сосудов.
Данная методика предполагает курс применения специального вещества, которое вводят в организм путем инъекций. Это вещество, будучи введённым в организм, благотворно влияет на повреждённые сосуды, залечивая (как будто бы склеивая) их.
б) Лазерная терапия.
Больному делают анестезирующий укол, а после этого исследуют вену при помощи светодиода. Лазерное излучение подогревает кровяные тельца, благодаря чему происходит запаивание поврежденного сосуда.
в) Хирургическое лечение.
Даже при варикозном расширении вен 2-ой стадии, может понадобиться операция. Врач удалит те участки вен, которые уже не поддаются лечению. Пациент должен будет находиться в больнице в течение нескольких недель после операции. Через 10 -12 дней больному снимут швы. Способ избавления от варикозного расширения вен подбирается в каждом случае индивидуально.
г) Народные методы лечения.
Народные методы основаны на применении целебных продуктов, таких как мёд, чеснок, помидоры, уксус и т. д.
Профилактика варикоза.
Как избежать варикоза?
Необходимо оценить наследственность: если у родителей был варикоз, то вы в группе риска. Очень важно поддерживать нормальный вес, носить удобную обувь и одежду. Так же, нужно избегать долгого стояния, больше ходить пешком, принимать контрастный душ, посещать бассейн. Даже если не уметь плавать, полезно просто стоять в воде – столб воды оказывает на ноги давление в 60-70 мм рт. ст. Этого достаточно, чтобы откачать кровь, застоявшуюся в венах. Такой же эффект у гимнастики по вечерам: в положении лёжа поднимать ноги, делать упражнение «велосипед».
Тромбофлебит (тромбоз)
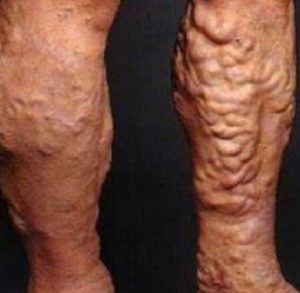
Тромбофлебит – это воспаление венозных стенок с образованием в просвете воспаленной вены тромбов. Тромб (др.-греч. θρόμβος – ком, сгусток) – это сгусток крови в просвете кровеносного сосуда или в полости сердца. Тромбофлебит поражает только вены нижних конечностей и является осложнением варикозной болезни ног. Чаще всего воспаление (тромбоз) начинается в поверхностных варикозно расширенных венах ног..
Причины тромбоза.
Наиболее вероятной причиной тромбофлебита нижних конечностей является загустение крови, то есть повышение уровня ее вязкости.
У каждого человека уровень вязкости крови индивидуальный. При совершенно идентичных обстоятельствах, уровень гиперкоагуляции (свертываемости) может быть различным от очень высокого до повышенного и даже пониженного. Это Геморрой — варикозное расширение вен прямой кишки, преимущественно в области заднего прохода.обусловлено индивидуальными свойствами кроветворения (гемостаза) и свойственными каждому человеку обменными процессами.
Загустение крови, которое может привести к тромбофлебиту, напрямую связано с аномальной потерей жидкости. Эта потеря обусловлена недостаточным поступлением жидкости или её избыточным выделением, к которым приводят: сильная потливость, большие нагрузки, вызывающие жажду, или заболевания в сопровождении жара. А также, к загустению крови могут привести следующие причины: травмы вен, замедление тока крови вследствие различных причин, повышение свертываемости крови, заболевания сердца и крови, опухолевые заболевания, гнойные инфекционные заболевания, варикозное расширение вен, геморрой.
Одна из самых распространенных болезней кровеносной системы у людей преклонного возраста, особенно у тех кто ведет “сидячий” образ жизни – это геморрой. Рассмотрим это “неудобное” заболевании немного подробнее.
Тромбофлебит может быть и осложнением после хирургических операций на органах малого таза, а также последствием неправильно сделанных внутривенных инъекций. Иногда тромбофлебит возникает после родов.
Существуют дополнительные факторы риска развития заболевания. К этим факторам относят: гиподинамию, ожирение, прием гормональных противозачаточных средств, травмы.
Симптомы тромбоза.
Начало тромбофлебита практически всегда протекает остро. Возникает покраснение кожных покровов, появляются болезненности и уплотнения по ходу вен, в которых идет воспалительный процесс, повышается температура тела. Болезнь, затрагивающая глубокие вены, вызывает острые боли в конечностях, отек, появление чувства распирания в ноге. Человек испытывает слабость и становится ограниченным в движениях.
Опасные последствия тромбоза.
Самым опасным последствием тромбофлебита, является отрыв образовавшегося тромба. Отрыв может произойти либо части тромба, либо всего тромба (сгустка крови). Подвижный тромб из системы вен нижних конечностей, может проникнуть в сердце, а уже из него (по малому кругу кровообращения) в легочную артерию. Тромб может вызвать закупорку сосуда в том или ином органе, следствием которой будет нарушение процессов кровообращения в сердце, легких, в мозге. В легких может нарушиться не только кровеобмен, но и газообмен. В особо тяжелых случаях, закупорка сосудов может привести к летальному исходу.
Лечение тромбоза.
Для лечение тромбофлебита, прежде всего, назначают препараты, замедляющие свертываемость крови – антикоагулянты. При наличии в организме инфиции (абсцессе, сепсисе, лимфадените) назначают антибиотики. При поражении кожных покровов в результате инъекций, используют спиртовые компрессы. При тяжелых флеботромбозах (флеботромбоз – тромбоз глубоких вен, без признаков воспаления стенок вен), прибегают к тромболитической терапии (тромболитическая терапия – вид фармакологической терапии, направленный на восстановление кровотока в сосуде, за счёт растворения тромба внутри сосудистого русла) и даже к операционному вмешательству.
Так же, при лечении тромбофлебита применяют такие формы гепарина, как мази и кремы, флеботонические лекарства, нестероидные противовоспалительные препараты.
Лечение болезни должно проводиться ТОЛЬКО под наблюдением лечащего врача.
Широко применяются народные методы лечения тромбоза. В этих методах применяют настойки, кашицы, мази из различных, проверенных жизнью целебных продуктов, таких как: каштан конский, цвета акации, картофель, мёд, чеснок, некоторые ягоды (калины, облепихи, черники, клюквы).

Профилактика тромбоза.
Любую болезнь, в том числе и тромбоз, желательно предупредить, а не лечить в запущенном состоянии. Профилактикой тромбоза нужно заниматься постоянно, но выполняя рекомендации врача. К методам профилактики тромбоза относятся: сбалансированный рацион питания, применение витаминов и биофлавоноидов, правильный питьевой режим, контроль нормального веса.
а) Сбалансированный рацион питания.
В рационе должно содержаться рекомендованное врачом – диетологом сбалансированное количество жиров, углеводов, витаминов и биофлавоноидов (растительных антиоксидантов, биологически активных веществ).
Полезные продукты при трoмбозе: нежирное мясо, жирная морская рыба, морепродукты, речная рыба, растительное масло (оливковое, льняное, подсолнечное), свежее молоко сниженной жирности и кисломолочные обезжиренные продукты, каши (кроме перловой и пшеничной), макароны твердых сортов; цельнозерновой или отрубной хлеб; овощи (кроме картофеля и сахарной свеклы); бобовые, фрукты (кроме винограда и бананов); орехи, свежевыжатые соки без сахара, зеленый чай, какао, черный шоколад.
Продукты, которые рекомендовано сократить до минимума, а то и полностью исключить из рациона: жирное мясо и субпродукты, жирные сыры, жирные молочные продукты, комбинированные жиры и маргарины, копчености, колбасные изделия, вяленая и соленая рыба, консервы, рыбная икра; чипсы, сухарики, соленые орешки, фаст-фуд, алкоголь, консервированные соки и нектары с мякотью, сладкие газированные напитки, конфеты, кондитерские изделия, молочный шоколад, сиропы и кондитерские пасты, сдобную выпечку, макаронные изделия, белый хлеб, картофель, жирные соусы (майонез) и готовые приправы с добавлением соли.
Суточное количество поваренной соли составляет не больше 6 грамм.
б) Витамины.
В рационе питания должно быть достаточное количество таких витаминов, как витамин С, витамин Е, витамин A, витамин B3 (Niacin). Витамины снижают чувствительность сосудистых стенок. Они предотвращают повреждение сосудистых стенок атеросклеротическими бляшками и уменьшают вероятность образования тромбов.
в) Биофлавоноиды.
Биофлавоноиды (их собирательно называют витамином Р) – это растительные вещества, которые способствуют быстрому восстановлению и заживлению сосудистых стенок. Как мощные антиоксиданты, они улучшают обмен веществ и повышают способность клеток к регенерации, предотвращают образование тромбов. Кроме этого, биофлавоноиды снижают кровяное давление, помогают при лечении аллергических заболеваний и опухолей. Их иногда называют спутниками витамина С, так как они помогают его усвоению.
Биофлавоноиды содержатся в плодах, цветах и стеблях различных растений, особенно цитрусовых и розоцветных.
Всего описано около 5000 различных биофлавоноидов. К наиболее известным относят четыре: кверцетин, гесперидин, рутин и кахетин.
д) Контроль нормального веса тела.
Ожирение необходимо предотвращать, но если оно произошло, необходимо с ним бороться. Борьба с ожирением – необходимая составляющая профилактики тромбоза. Избавляться от ожирения рекомендуют медленно, используя низкохолестериновую или низкоуглеводную диету. Для успешной борьбы с ожирением рекомендуется: принимать пищу небольшими порциями, но часто (до 6–7 раз в день). Основной принцип тепловой обработки пищи – приготовление на пару или запекание. Овощи и фрукты должны составлять не менее трети всего рациона, ограничить суточное употребление соли (до 5–6 грамм в сутки). Соблюдать режим питания, то есть завтрак, обед, ужин по расписанию, а между ними так называемые перекусы.
И очень важно вести активный образ жизни.
е) Вредные привычки.
Вредные привычки – это то, что приводит к заболеванию человека, в том числе и к таким заболеваниям сосудистой системы, как тромбофлебит. Наиболее распространённые вредные привычки – это курение и алкоголизм. Никотиновые смолы и алкогольный токсин влияют на эпителий сосудистых стенок, повышая их чувствительность и проницаемость для атерогенных липидов, увеличивают вязкость и склеиание клеточных элементов крови (тромбоцитов и эритроцитов). На фоне курения и употребления алкоголя риск атеросклероза и тромбоза увеличивается в 3–4 раза, поэтому избавление от вредных привычек входит в обязательную программу профилактики тромбообразования.
ж) Устранение гиподинамии.
Гиподинамия – это снижение мышечной активности. Гиподинамия способствует появлению многочисленных застойных явлений (венозная недостаточность) и заболеваний, связанных с нарушением обмена веществ (например, ожирение). Для профилактики тромбоза и тромбообразования рекомендуют:
– регулярные занятия лечебной гимнастикой;
– водные процедуры (плавание, занятия лечебной гимнастикой в бассейне);
– регулярные физические упражнения (йога, тай-чи, езда на велосипеде, пешие прогулки на свежем воздухе).
При сидячей работе необходимо делать небольшие перерывы, во время которых выполняют несложную разминку, такую как: несколько раз перекатываться с пятки на носок, походить на цыпочках, поднимать и опускать колени из положения стоя или сидя, постучать пятками об пол, упражнения на дыхание, на глаза.
Атеросклероз.
Атеросклероз (от греч. athera – кaшица и склероз) – это хроническое заболевание, при котором на внутренней стенке артерий откладываются холестерин и другие жиры в форме налетов и бляшек, а сами стенки уплотняются и теряют эластичность. Эти отложения приводит к сужению просвета артерий, а значит и к затруднению тока крови. От атеросклероза очень сильно страдают крупные и средние артерии человека (аорта, сонные, артерии головного мозга и сердца). Поэтому атеросклероз является наиболее частой причиной инфаркта миокарда, мозгового инсульта, нарушений кровообращения нижних конечностей, брюшной аорты и почечных артерий. Атеросклероз нижних конечностей очень легко отличить от варикоза: при атеросклерозе не видны вены под кожей, а при варикозе видны.
Симптомы и причины атеросклероза.
Очень важно на ранней стадии выявить симптомы атеросклероза, а если атеросклероз обнаружен, жизненно необходимо выявить и устранить причины, которые привели к заболеванию.
Симптомы болезни.
Начальные симптомы болезни: головные и мышечные боли рассеянность, снижение трудовой активности, быстрая утомляемость, слабая физическая активность.
Главный признак того, что атеросклероз прогрессирует в организме – это перемежающаяся хромота. Человек проходит некоторое расстояние и ощущает боль в ногах. После небольшого отдыха боль уходит. Но со временем промежутки, когда он может двигаться без дискомфорта, становятся все короче.
В зависимости от основной локализации поврежденных атеросклерозом сосудов, симптомы могут быть следующими:
1. Признак атеросклероза сердечных сосудов заключается в приступах стенокардии (боли в области сердца).
2. Проявлением атеросклероза периферических сосудов являются сухость и морщинистость кожи, исхудание, постоянно холодные конечности, боли в спине, руках и ногах.
3. Атеросклероз мозговых сосудов приводит к головокружениям, главным образом при быстрой перемене положения тела, при резких движениях, ощущению шума в голове, ослаблению памяти, изменению психики; тромбоз мозговой артерии может привести к ее разрыву и кровоизлиянию в мозг – инсульту. Чаще всего, это бывает при сочетании атеросклероза мозговых сосудов с гипертонической болезнью.
Причинами развития атеросклероза являются: высокое артериальное давление, сахарный диабет. Но основная причина атеросклероза заключается в нарушении холестеринового обмена. Формирование атеросклероза – это естественный процесс, который начинается у человека с молодого возраста (с 10–15 лет). С возрастом развитие атеросклероза может замедляться, а может и ускоряться.
Заполнение сосудов бляшками может стать причиной либо атеросклероза, либо варикоза. При атеросклерозе поражаются артерии, а при варикозе поражаются вены.
При варикозе сначала ослабевают стенки сосудов, кровоток замедляется, и они постепенно расширяются под давлением крови. Это и есть варикоз.
В случае развития атеросклероза, он может спровоцировать варикоз. Это происходит следующим образом: когда атеросклеротическая бляшка закупоривает сосуд, кровь с трудом проходит через него. Организму приходится затрачивать больше сил, чтобы проталкивать кровь по узкому просвету в артерии. А это приводит к повышению артериального давления. Далее, преодолев препятствие, кровь переходит в вены, но давление остается все таким же высоким. Нагрузка на вены повышается, и если нагрузка систематическая, вены начинают слабеть. То есть начинается варикоз. Под воздействием постоянно высокого давления происходит разрушение стенок сосудов, они покрываются язвами и могут разорваться, то есть варикоз переходит в более тяжёлую стадию. Стадии варикоза мы рассмотрели ранее, перейдём к рассмотрению стадий атеросклероза. Различают три стадии атеросклероза.
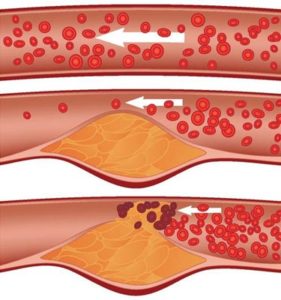
Первая стадия. Снижение скорости системного кровотока, рост жирового пятна, отсутствие болезненных симптомов.
Вторая стадия (Липосклероз) – сопровождается разрастанием и распространением жировой ткани, высокая вероятность тромба и нарушения системного кровообращения.
Третья стадия (Атерокальциноз) – сопровождается уплотнением атеросклеротических бляшек, отложением кальция, деформацией сосудов и сужением просвета с риском закупорки.
Лечение и профилактика атеросклероза.
Лечение атеросклероза является сложным и достаточно длительным. Приходится применять медикаментозное лечение. На фоне медикаментозного лечения необходим обязательный отказ от устоявшихся на протяжении многих лет привычек и наклонностей. Приходится отказаться от привычного образа жизни, то есть изменить режим питания, соблюдать диету, усилить двигательную активность, нормализовать условия быта и труда, нормализовать холестерин.
Медикаментозное лечение проводится исключительно под наблюдением врача.
Так как формирование атеросклероза начинается у человека с молодого возраста, то очень важно систематически уделять внимание профилактике этого заболевания. Профилактика может значительно замедлить протекание болезни. Профилактика при атеросклерозе должна включать в себя такие основные меры, как соблюдение особой диеты с минимальным содержанием вредных жиров, посильные регулярные физические нагрузки. Чтобы снизить риск возникновения болезни, необходимо довести массу тела до нормальной в том случае, если норма превышена.
Аневризма
Аневризма (Aneurysm) – это выпячивание (растягивание) стенки кровеносного сосуда: артерии или вены вследствие его истончения или растяжения.
Определяют несколько типов аневризм сосудов:
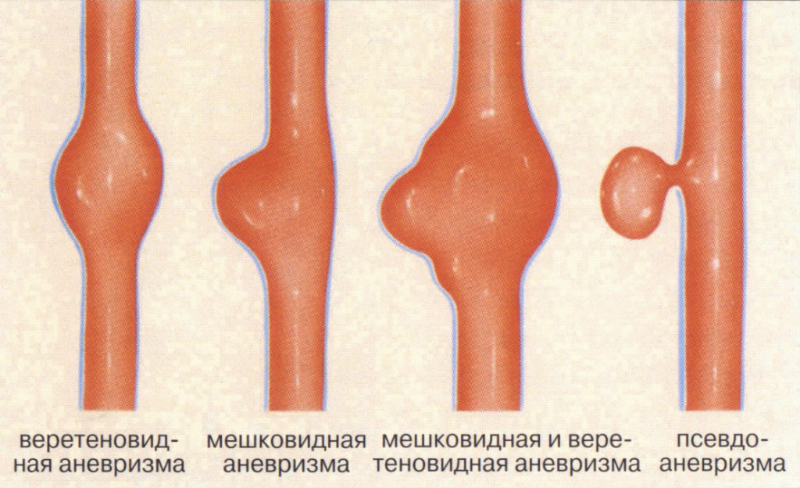
Веретеновидная аневризма является результатом всестороннего расширения сосуда в определённом участке.
Боковые аневризмы образуются в результате расширения стенки сосуда с одного бока, на одном из его участков. Различают следующие разновидности боковых аневризм: мешковидная, веретенообразная, “пузырьковая” (псевдоаневризма). Рассмотрим детальнее некоторые боковые аневризмы.
Мешковидная аневризма – это самый частый тип аневризм. Её диагностируют по наличию округлого мешка, заполненного кровью, на стенке кровеносного сосуда. Чаще всего возникает у взрослых.
Мешковидная и веретенообразная выглядит, как дополнительная опухоль на мешковидной аневризме.
Псевдоаневризма или ложная аневризма не является аневризмой. Это – локализованное, фиброзное скопление артериального содержимого, после разрыва артериальной стенки. Псевдоаневризма не содержит частицы стенок артерии. При длительном поражении аневризмы, может произойти разрастание окружающей соединительной ткани, отчего аневризма примет сходство с артериальной стенкой.
Выглядит, как округлый мешочек с кровью, который прикрепляется шейкой, либо основой, к артерии или к месту ответвления кровеносных сосудов. Эта наиболее распространенная форма аневризмы сосудов головного мозга (также известная, как «ягодная» аневризма, в силу внешнего сходства с ягодой, свисающей со стебля). Обычно, развивается в артериях основания головного мозга.
Аневризмы также классифицируются по размеру. Небольшие аневризмы составляют менее 11 миллиметров в диаметре, средние аневризмы — 11-25 миллиметров, и гигантские аневризмы — больше 25 мм в диаметре.
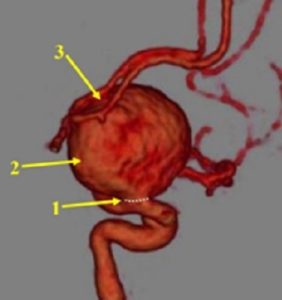
В строении аневризмы выделяют шейку (1), тело (2) купол (3), которые показаны на примере аневризмы головного мозга (рисунок).
Шейка имеет трехслойное строение сосудистой стенки, поэтому является самой прочной частью аневризмы. Купол же имеет только один слой соединительной ткани, поэтому стенка аневризмы здесь наиболее тонкая и больше подвержена разрыву.
Какие органы поражаются аневризмой, причины и симптомы.
Аневризма может образоваться в сосудах различных органов человеческого тела – в брюшной полости, в головном мозге, в сосудах сердечной мышцы и т. д. Рассмотрим симптомы аневризм, образовавшихся в важнейших внутренних органах человека.
Причинами возникновения аневризмы могут стать: травмы и другие поражения, понижающие прочность и эластичность стенок сосудов; повышенное кровяное давление; наличие инфекции; атеросклероз; опухолевые новообразования; врожденные аномалии кровеносных сосудов (встречаются очень редко); наследственная предрасположенность. Многие из выше перечисленных причин возникновения аневризмы могут стимулироваться вредными привычками.
Травматические аневризмы, которые являются результом механического повреждения и травмирования сосудов выделяют в отдельную группу заболеваний.
Аневризма сосудов головного мозга:
Эта наиболее опасная форма этого заболевания. В случае разрыва человек чувствует острую боль и теряет сознание. При поражении, возникают следующие симптомы: тошнота, слабость, головокружение, cветобоязнь, нарушение речевого аппарата, ухудшение зрения, слуховые нарушения, онемение одной стороны тела, лица, головные боли, двоение в глазах.
Аневризма аорты брюшной полости.
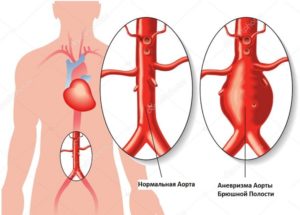
В случае разрыва или расслоения аневризмы (кровь через разрыв внутренней стенки аорты попадает в толщу стенки и начинает её “расслаивать”) , возникает жгучая, нестерпимая боль в брюшной полости. Эта форма заболевания охватывает 85 % всех случаев аневризм. На поздних стадиях, больные жалуются на давящую боль в той или иной части тела.
Аневризма периферических сосудов.
При повреждении кровеносных сосудов конечностей больные жалуются на сильную боль в руках и ногах. Появляется ощущение пульсации сосуда, чувствуются боли, судороги, сдавленность в конечностях, на коже образуются язвочки, синяки.
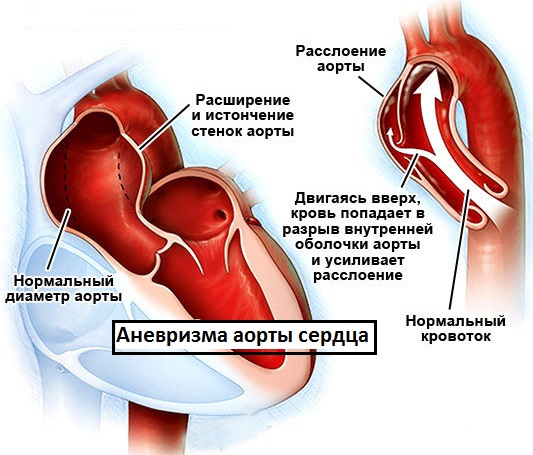
Аневризма аорты сердца
Аневризма аорты сердца
Эта форма аневризмы диагностируется у 5 из 20 пациентов, перенесших инфаркт. Человек может жить и годами не подозревать о том, что носит в себе бомбу замедленного действия. В любой момент, поврежденный сосуд может разорваться, что приведет к смерти…
В момент разрыва, человек ощущает режущую боль, а кровяное давление начинает быстро снижаться. Аневризма сердца редко сопровождается какими-либо симптомами, но всё же: при острой форме аневризмы сердца, у больного появляется ярко выраженная одышка, общая слабость, лихорадка, повышенное потоотделение, тахикардия, развивается отек легких, сердечный ритм нарушается. Хроническая аневризма сердца проявляется симптомами сердечной недостаточности: одышка, стенокардия, обмороки, набухание вен шеи, скопление жидкости в легких (гидроторакс), возникает местное образование тромба с его отрывом и закупоркой сосуда, отеки, водянка (скопление жидкости в брюшной полости), увеличиваются размеры печени.
Группа риска заболеванием аневризмой.
В группе риска находятся взрослые люди в возрасте 30-60 лет, при этом, больше всего риску развития аневризмы головного мозга подвергаются женщины. В группе риска также находятся люди, имеющие некоторые наследственные заболевания.
При всех видах аневризмы головного мозга, присутствует высокий риск разрыва сосуда и кровоизлияния в мозг. По статистике, на 100 тысяч человек имеющих аневризму головного мозга, происходит около 10 разрывов аневризмы. Например, в США в год разрыв аневризмы происходит примерно у 27 тысяч человек. Разрыв могут спровоцировать различные факторы, в том числе частое повышение артериального давления, курение, злоупотребление алкоголем, наркомания (в особенности при употреблении кокаина).
Лечение и профилактика аневризмы.
Аневризму лучше предупредить, но если уже она возникла, то требуется безотлагательное её лечение. Лечение аневризмы любой формы проводится хирургическим путем. В настоящее время, для лечения сосудов, пораженных аневризмой применяется эндоваскулярная (внутрисосудистая) хирургия, то есть хирургическое вмешательство без разрезов. Выполняется либо амбулаторно, либо требует лишь нескольких дней госпитализации.Чаще всего, без общего наркоза, при местном обезболивании, в точке прокола сосуда.
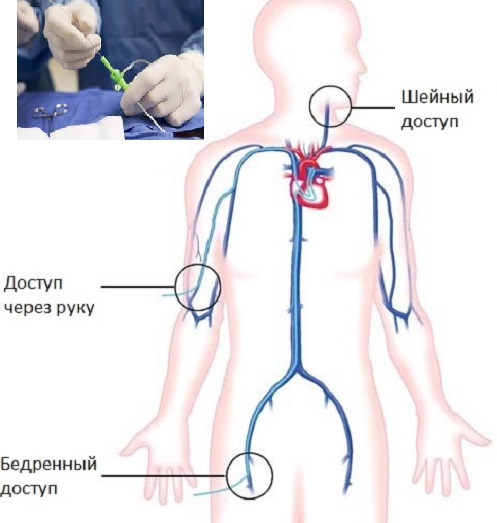
Профилактика аневризмы в пожилом возрасте – обязательна. Основная задача профилактики аневризмы:
– устранение факторов, приводящих к развитию атеросклероза. Об атеросклерозе и его профилактике смотрите специальный раздел поста;
– контроль заболеваний, которые могут спровоцировать аневризму (гипертония, сахарный диабет);
– своевременная диагностика и лечение возникающего инфаркта миокарда, а также правильно подобранные реабилитационные мероприятия в постинфарктный период.
В случае, если аневризма все же имеется, а она есть практически у всех людей, достигших преклонного возраста в том или ином месте тела, то следует принимать меры по предотвращению ее роста. К таким мерам относятся правильный режим питания, отказ от вредных привычек и чрезмерной физической активности.
– Режим питания:
1. Ограничить потребление поваренной соли до 5 г (чайная ложка без верха) в сутки и увеличить потребление продуктов, богатых солями калия: урюк, фасоль, морская капуста, чернослив, изюм, горох, картофел, запеченый в “мундире”, говядина, свинина, треска, хек, скумбрия, кальмар, крупа овсяная, зеленый горошек, томаты, свекла, редис, лук зеленый, смородина, виноград, абрикосы, персики.
2. Использовать продукты с низким содержанием натрия (до 0,1 г на 100 г продукта): натуральные продукты растительного происхождения, творог, рыба, мясо.
3. Исключить (или значительно ограничить) острые блюда, приправы, соления, животные жиры, консервированные продукты, мучные и кондитерские изделия.
4. При приготовления пищи, отдавать предпочтение отвариванию, приготовлению на пару, запеканию. Легкое обжаривание можно допускать лишь изредка. При приготовлении пищу не солить, а добавлять соль по вкусу, после пробы. Ограничьте прием свободной жидкости, особенно минеральных газированных напитков, до 1,5 л в сутки.
5. Избавление от вредных привычек: прежде всего от курения и чрезмерного употребления алкоголя.
6. Дозирование физической активности. Физические упражнения следует выполнять под контролем специалиста. Реальную цель – поддержка допустимой повседневной физической активности при обычном ритме жизни. – Контролируйтеь пульс до и после нагрузки и следите за временемя, в течение которого пульс восстанавливается до исходного после одной и той же нагрузки, например, после 20 приседаний.
7. Избавление от избыточного веса. Человек среднего возраста, особенно если у него повышается артериальное давление, не должен иметь избытка веса. Избыточная масса тела, если она не связана с какими-либо заболеваниями, чаще всего развивается вследствие систематического переедания, причем не в результате “обжорства”, а вследствие нерегулярных “перекусов”, систематического несоответствия между энерготратами и энергопоступлением. При регулярном превышении суточной калорийности пищи над энергозатратами, например, на 200 ккал в день, за год вес тела может увеличиться на 3-7 кг.
8. Полноценный отдых. Спать не менее 8-9 часов в сутки. Обязательно необходимо отрегулировать физиологический суточный ритм – чередование часов бодрствования (день) и сна (ночь). Для улучшения засыпания, полезны спокойная, пешая прогулка на свежем воздухе перед сном, теплая ножная или общая ванна, отказ от плотного ужина в вечернее время, отказ от телевизионных программ.
9. Исключайте стрессовые ситуации. Снижать стресс помогают способы психической регуляции, аутогенной тренировки (тренировка дыхания, волевое расслабление мышц, изменение положения тела, концентрация внимания, а порой – простой отдых). Избежать многих конфликтных ситуаций практически невозможно, но научиться правильно к ним относиться и нейтрализовать можно. В этом помогут простые правила противостояния нежелательному стрессу, который подстерегает человека в повседневной жизни на каждом шагу. Наихудший способ “разрядиться” – это сорвать обиду и злость на близких Вам людях. Вред от этого двойной. Избегайте состояния переутомления, особенно хронического, чередуйте занятия умственной и физической работой. Попав в неприятную, волнующую Вас ситуацию, сделайте паузу прежде, чем выразить свой гнев, недовольство, смените тему разговора, не принимайте решений без обдумывания последствий с учетом разных вариантов.
Геморрой.
Геморой – это одна из деликатных болезней, которая может затронуть человека в любом возрасте, но преимущественно в преклонном. Геморой досаждает человеку в самое неожиданное время и в самых неожиданных ситуациях. Так что же это за болезнь? Постараемся ответить на этот вопрос ниже.
Что такое геморрой, причины его возникновения, как он проявляется и стадии развития.
а) Что такое геморрой.
Конечная часть пищеварительного тракта, последний сегмент толстой кишки, называется прямой кишкой; она начинается где-то на уровне третьего крестцового позвонка и заканчивается анальным отверстием. В нижнем отделе прямой кишки, или геморроидальной зоне, находятся пещеристые тела, cо множеством мелких кровеносных сосудов, когда отток крови нарушается, то стенки сосудов набухают, пещеристые тела наполняются кровью с избытком и выпячиваются.
Геморрой – это набухшие кровью и выпячивающиеся пещеристые тела.
б) Как проявляется геморрой.
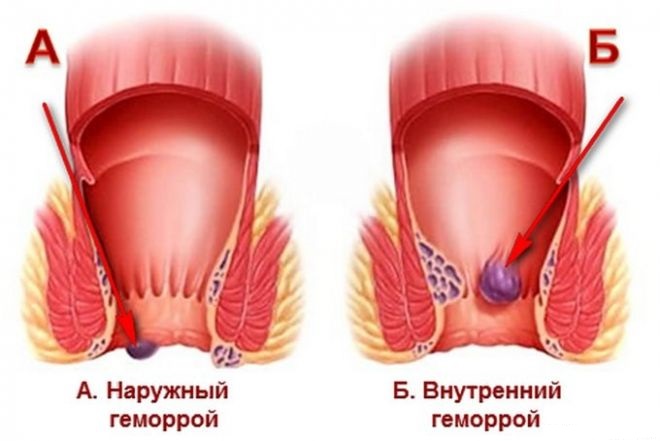
Геморрой бывает наружным или внутренним. При наружном геморрое, пациентов сильно беспокоят боли в ректальной области. Геморроидальные узлы находятся непосредственно у ануса. Этот тип геморроя сравнительно редок – страдают им не более 10% из общего числа больных. Внутренний геморрой – геморроидальные узлы расположены в подслизистом слое прямой кишки, увидеть их невооруженным взглядом возможно только на поздних стадиях заболевания. Основные симптомы внутреннего геморроя – это наличие крови в кале, боль при дефекации.
Причины геморроя.
Возникновению и развитию геморроя, способствуют следующие факторы:
– Малоподвижный образ жизни.
Возникновению геморроя подвержены люди, по роду деятельности вынужденные длительное время находиться в сидячем или стоячем положении. Когда человек долгое время сидит или стоит, возникает застой крови в органах малого таза, что может нарушить отток крови по венам.
– Осложнения при дефекации – будь то диарея или хронические запоры. Оба эти состояния вызывают повышение давления в брюшной полости, что, в свою очередь, приводит к увеличению геморроидальных узлов и их выпадению.
– Неправильное питание. Повышенное употребление алкоголя, острой пищи, вызывает артериальный приток к пещеристым телам прямой кишки, что способствует их расширению. Пища, бедная клетчаткой, вызывает запоры, а обилие жирной пищи – диарею.
– Переохлаждение или перегрев области таза. Оба эти состояния ухудшают кровообращение и способствуют застою крови в области малого таза.
– Физический труд. Люди, работающие в сферах, где требуется длительный и постоянный тяжелый физический труд, также страдают от геморроя.
– Беременность, роды. В этом состоянии, отток крови по венам может оказаться нарушен. В результате могут образоваться геморроидальные узлы.
– Ожирение. Особенно возникновению геморроя подвержены люди, жир у которых в основном откладывается в области живота.
– Некоторые сексуальные практики, в том числе анальный секс.
– Различные заболевания: болезни печени (при них нарушен венозный отток крови, в венах повышается давление, что способствует развитию геморроя); болезни органов малого таза (мочевого пузыря, простаты); новообразования и/или воспаления в малом тазу, кишечнике.
г) Симптомы геморроя.
Человек особых неудобств не переживает, разве что время от времени, после дефекации, может ощущать дискомфорт, болевые ощущения, зуд в области ануса. Из прямой кишки может выделяться слизь, раздражая заднепроходное отверстие и вызывая жжение. Порой у больного бывает ощущение, словно в заднепроходном отверстии находится инородное тело; после дефекации часты длительные ноющие боли. Эти явления усиливаются при нарушении диеты или расстройствах желудочно-кишечного тракта. Но чаще всего, люди обращаются к врачу после обнаружения крови в кале, туалетной бумаге или на нижнем белье в виде небольших капель, полосок или, в редких случаях – при интенсивном кровотечении.
Стадии развития заболевания.
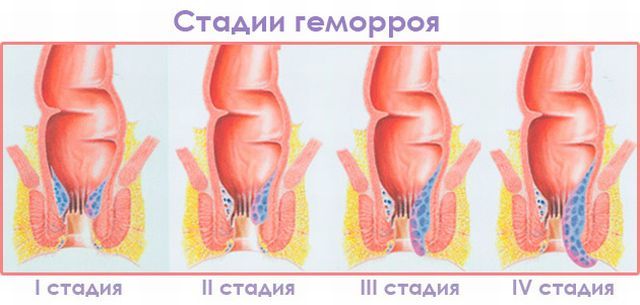
Большинство случаев геморроя диагностируются на поздних стадиях. Различают четыре стадии геморроя.
Первая стадия. Симптомы выражены неявно, проявляются только в особых случаях. Больной ощущает дискомфорт во время дефекации, жжение и зуд после нее.
Вторая стадия. Геморроидальные узлы увеличиваются в размерах, стенки их истончаются, на них могут образовываться небольшие разрывы, что и приводит к кровотечениям, после больших физических нагрузок, осложненной дефекации или переохлаждения, но кровотечение совсем маленькое и быстро проходит.
Третья стадия. Анальный сфинктер претерпевает дистрофические изменения и ослабевает, выпавшие геморроидальные узлы можно вправить только вручную. Больного беспокоит сильный зуд, кровотечения частые и обильные.
Четвертая стадия. Узлы настолько увеличены, что вправить их не представляется возможным. Мышцы анального отверстия сильно ослаблены. Для выпадения узлов, достаточно даже самой малой физической нагрузки. Сами узлы могут принимать форму уплотнения, они воспалены; воспаление может также затрагивать и находящиеся рядом ткани.
Лечение геморроя.
Как и любое заболевание, геморрой лучше предупредить, чтобы он не возник, но если уж он появился. То его нужно лечить под строгим наблюдением врача, выполняя его предписания. Предупредить возникновение геморроя можно профилактическими мерами. Одна из них, например, специальные физические упражнения:

Медикаментозное лечение геморроя.
При всех стадиях геморроя, от первой до последней, лечение позволяет купировать симптомы болезни, то есть уменьшить боль и остановить кровотечение. Если геморрой первой или второй стадии, его можно не только купировать, но и вылечить правильным применением лекарственных препаратов. Наилучших результатов можно достичь при совместном использовании медикаментозных препаратов, как наружного, так и внутреннего применения (исключительно по назначению врача).
К таким относятся:
– нестероидные противовоспалительные средства и анальгетики, снимающие воспалительный процесс, уменьшающие отеки, обезболивающие; венотонизирующие средства, улучшающие тонус сосудов, снижающие растяжение вен, препятствующие тромбообразованию; гемостатики, останавливающие кровотечение;
– мази, снимающие спазм и воспаление, обезболивающие;
– инъекции, предупреждающие тромбоз геморроидальных узлов;
– свечи стимулирующие кровоснабжения. Свечи – это обезболивающее, антивоспалительное наружное средство;
– клизмы, нормализующие стул.
Геморрой второй или третьей стадии одними лишь лекарственными препаратами излечить невозможно. Необходимо применять малоинвазивные методики, такие как:
– инфракрасное излучение . При помощи инфракрасного коагулятора, врач воздействует на геморроидальные узлы высокой температурой, прижигая сосуды. Эта операция не требует наркоза и обладает малой травматичностью;
– лазерная терапия. При помощи лазерных лучей также возможно проводить коагуляцию;
– склеротерапия – больному в геморроидальные узлы вводят специальное вещество, которое склеивает стенки сосудов.
Заключение.
Для того, чтобы сохранить свою кровеносную систему на много лет жизни, следует узнать о ней побольше и строго следовать советам по её профилактике. Ведь НАША кровеносная система в НАШИХ руках!